Radikální čelistní chirurgie – fibrosarkom maxily
T. Fichtel, P. Janalík, A. Moravcová, P. Raušer
Fakulta veterinárního lékařství, Veterinární a farmaceutické univerzity Brno
Souhrn
Nádorová onemocnění dutiny ústní jsou významnou skupinou onkologických onemocnění u psů a koček. Uvedená případová studie popisuje nepříznivý průběh onemocnění nádorového charakteru měkkých tkání na levé horní čelisti u samce německého ovčáka ve vysokém věku, kdy došlo k záměně rozvíjejícího se neoplastického procesu za zánětlivé ložisko. Následkem této skutečnosti byla důsledná diagnostika provedena až po protrahované konzervativní terapii v době, kdy již rozsah masy nedovoloval řádný chirurgický zákrok. Zvolený přístup byl ovlivněn též přístupem klienta, jenž po stanovení diagnózy odmítl zákrok v maximálním možném rozsahu. Výsledné ošetření tedy nemohlo mít jiný než paliativní charakter, což se přirozeně odráží na prognóze a v tomto konkrétním případě též na dalším vývoji onemocnění. Vzhledem k rychlému růstu tumoru po chirurgickém zákroku je prognóza špatná a byla doporučena eutanazie. Případ tedy jasně ukazuje nejen nezbytnost pravidelné kontroly stavu zvířat chovateli samotnými, ale též důležitost přístupu k diagnostice „běžných“ problémů v dutině ústní a s tím související komunikace s klienty, jejichž ochota k podstoupení chirurgického řešení v oblasti hlavy s rozvojem tumoru přirozeně též klesá.
Úvod
Nádorová onemocnění dutiny ústní jsou velmi problematická z hlediska včasné diagnostiky i terapie. Pokud majitel nekontroluje ústní dutinu svého psa pravidelně, objeví neoplastický proces buď náhodně, nebo až poté, kdy se začne výrazně klinicky projevovat. K těmto klinickým projevům patří salivace, krvácení, zápach a případně vnější deformace čelistí. Odmítání potravy se obvykle projevuje až v pokročilých stadiích onemocnění. Přitom bohužel právě až poruchy příjmu potravy bývají považovány za významný příznak, který je důvodem k návštěvě odborného pracoviště.
Klinický případ – anamnéza
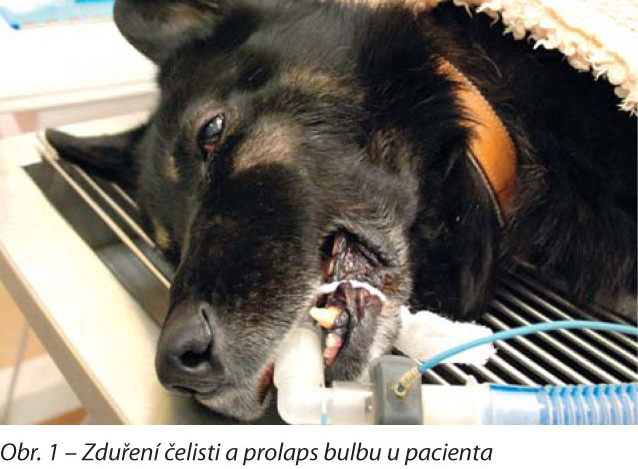
Ošetřeným pacientem byl pes plemene německý ovčák, stáří 11 let, hmotnost 36 kg. Pacient byl poukázán z jiného pracoviště z důvodu zduření na maxile o velikosti přibližně 3 x 7cm. Zduření bylo původně menšího rozsahu a na základě předpokladů vycházejících z klinického hodnocení bylo považováno za periapikální zánětlivý proces (parodontitis periapicalis) čtvrtého premoláru (208). Na základě těchto předpokladů byla pacientovi opakovaně aplikována blíže neurčená antibiotika a nesteroidní antiflogistika. Na tuto terapii byla pozorována částečná odezva, nicméně nikdy nedošlo k úplnému vymizení zduření. Proces byl pozorován a klinicky manifestován po dobu několika týdnů, je však pravděpodobné, že se vyvíjel již delší dobu, aniž byl chovatelem zjištěn. Majitelé nebyli schopni podat přesnější časové údaje. Masa se začala přibližně dva týdny před návštěvou našeho pracoviště prudce zvětšovat a jako doprovodný příznak se objevil exoftalmus spojený se serózním výtokem z postiženého oka. Pacient měl omezený rozsah pohybu temporomandibulárního kloubu, rozevření čelistí bylo redukováno přibližně na polovinu normálního rozsahu.
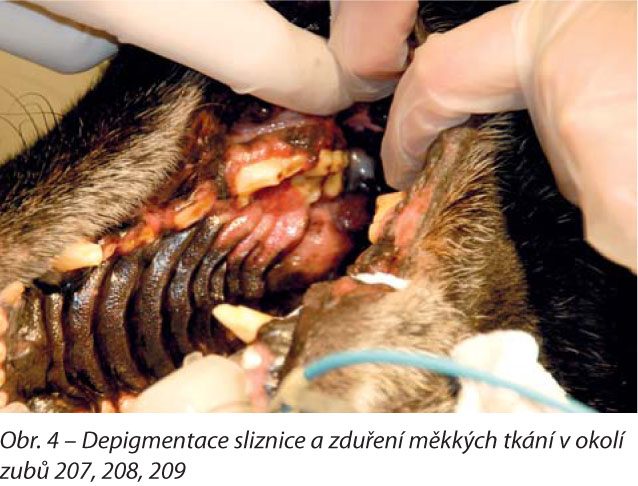
Klinickým vyšetřením bylo konstatováno tuhé zduření v oblasti levé kaudální maxily mírně bolestivé na palpaci a exoftalmus levého oka (obr. 1). Zuby byly v celém rozsahu okluze horizontálně abradovány. V ústní dutině byla masa charakterizovaná depigmentací sliznice a tuhým nepravidelným zduřením připomínajícím fibrózní hyperplazii dásní (obr. 4). Korunky zubů byly abradovány, ale dřeňová dutina zubů 207–209 nebyla otevřená. Sulcus gingivalis těchto zubů byl mírně prohloubený (3–4 mm), bez tvorby hlubokých parodontálních kapes. Na základě anamnézy a klinických příznaků bylo vysloveno podezření na neoplazii a majiteli byla navržena další diagnostika, na jejímž základě by bylo možno rozhodnout o dalším postupu. Bylo doporučeno CT vyšetření v celkové anestezii s následným odběrem bioptátů postižené tkáně pro histopatologické vyšetření.
Klinický případ – diagnostika
Pro účely diagnostiky byl pacient premedikován intravenózním podáním medetomidinu (Domitor) 0,01 mg/kg s butorphanolem (Butomidor) 0,1 mg/kg i. v. Anestezie byla indukována a následně vedena propofolem (Norofol) 2 mg/kg i. v.
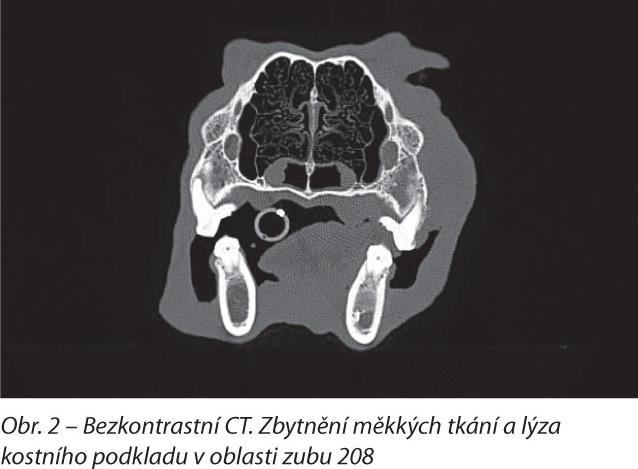
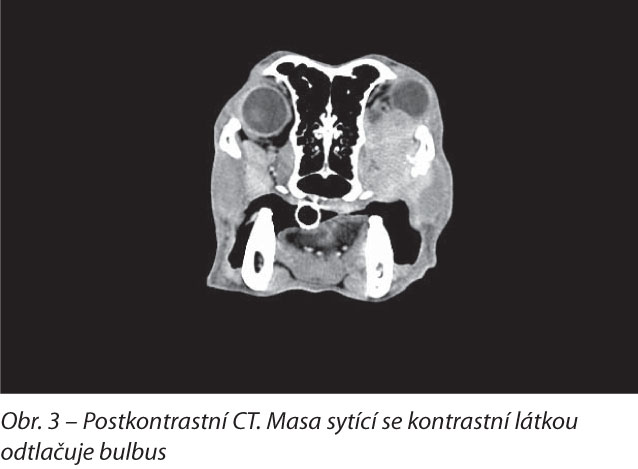
Prvním diagnostickým krokem bylo nativní a postkontrastní CT hlavy (obr. 2, obr. 3). Tímto vyšetřením jsme zjistili masu denzity měkké tkáně s homogenním sycením kontrastní látkou (jodové neionické činidlo, Iomeron) vycházející z měkkých tkání na levé polovině maxily v oblasti premolárů. Masa kaudálně zasahovala do levého retroorbitálního prostoru. Na snímcích byla dále patrná amorfní mineralizovaná tkáň v parenchymu masy mezi levým ramus mandibulae a arcus zygomaticus. Mírné zbytnění měkkých tkání tvrdého patra v oblasti 209 se taktéž homogenně sytilo kontrastní látkou. Dále byla patrná fokální osteolýza maxily v úrovni 209 a rozšíření periodontálního prostoru linguálního kořene 209. Regionální mízní uzliny byly normální. Vyšetření bylo uzavřeno jako „suspektně neoplastická masa vycházející z měkkých tkání na levé straně maxily a zasahující do levého retroorbitálního prostoru, sekundární fokální osteolýza maxily“.
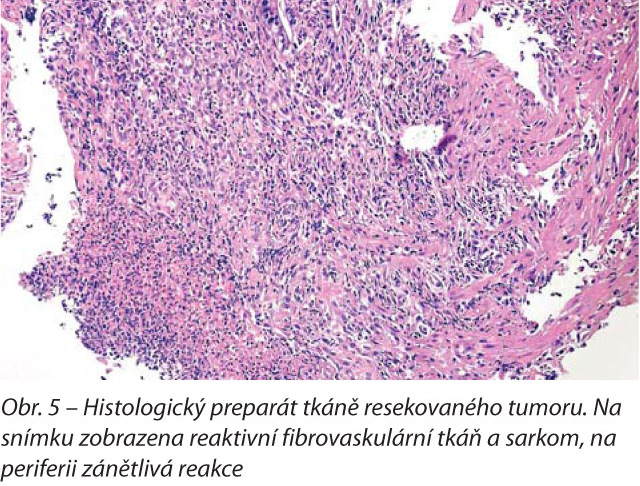
Následně byly ze čtyř různých míst kruhovým bioptickým skalpelem o průměru 6 mm odebrány vzorky k histopatologickému vyšetření. Tímto vyšetřením byla zjištěna přítomnost reaktivní fibrovaskulární tkáně s různě intenzivní zánětlivou reakcí tvořenou převážně kulatobuněčným zánětlivým infiltrátem a granulační tkání. Histopatologická diagnóza byla uzavřena jako hraniční léze, kdy na základě histopatologického vyšetření nelze jednoznačně určit definitivní diagnózu. V úvahu přicházela výrazná až extrémní chronická reaktivní fibroplastická reakce nebo počínající dobře diferencovaný vřeteno-buněčný sarkom (low-grade fibrosarkom), respektive přechod výrazné reaktivní fibroplazie v nádorové sarkomatózní bujení. Histopatologické vyšetření provedl Ústav patologické morfologie VFU Brno (doc. MVDr. Mišo Škorič, Ph.D.), obr. 5.
Terapie
Na základě výše uvedených nálezů byla majiteli navržena radikální chirurgická terapie – laterální kaudální maxilektomie.
Před zákrokem pacient nevykazoval alteraci celkového zdravotního stavu. Sliznice byly růžové, CRT 2 s, elasticita kožní řasy vykazovala okamžitý návrat, mízní uzliny byly nezvětšené a nebolestivé, dýchání bylo klidné, auskultací plicního pole i srdečních ozev nebyl zjištěn patologický nález. Oproti předchozímu vyšetření však byl zaznamenán mírný výtok serosanguinózní tekutiny z levé nozdry. Preoperačně byl pacientovi aplikován amoxicillin clavulanát (Synulox) 8,75 mg/kg i. m., etamsylát (Dicynone) 20 mg/kg i. v. Lokálně byl do levého oka aplikován carbomer (Vidisic gel). Peroperačně byla podávána kontinuální infuze H1/1.
Pacient byl premedikován intravenózním podáním medetomidinu (Domitor) 0,01 mg/kg s butorphanolem (Butomidor) 0,1 mg/kg i. v., dále byl podán Fentanyl 0,01 mg/kg i. v. + 0,01 mg/kg/h i. v. Anestezie byla indukována propofolem (Norofol) 2 mg/kg i. v. a následně vedena inhalačně směsí Isofluran, + O2 + vzduch.
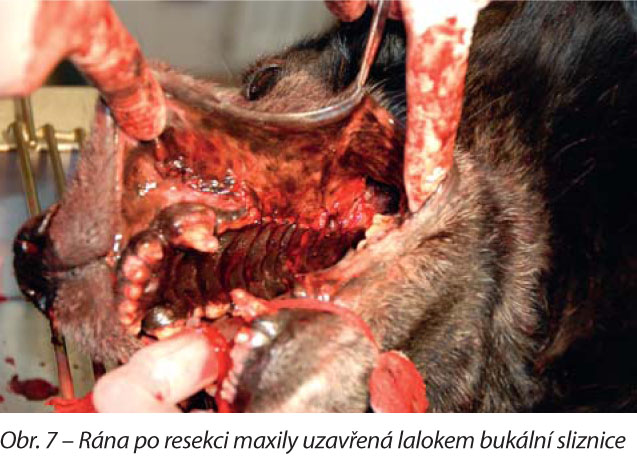
Pacient byl uložen na pravý bok se široce rozevřenou ústní dutinou. Předpokládaný rozsah resekce byl 206–210. Primární řez byl veden bukální sliznicí paralelně s průběhem čelisti skalpelem č. 11 asi 1,5 cm od jejího alveolárního okraje. Následně byly vedeny dva kolmé řezy v obou komisurách rány. Tupou preparací byl odpreparován slizniční lalok z bukální sliznice. Palatinálně byla incidována sliznice tvrdého patra za hranicí depigmentované zóny. Obnažená fibrózní tkáň obsahovala zbytnělé nervové svazky. Zbytnělé byly především nervové svazky vycházející z canalis infraorbitalis. Fibrózní tkáň nasedala široce na kostní podklad maxily, ta byla bez známek osteolýzy. Tkáň tumoru byla z důvodu snadnějšího přístupu redukována, přičemž byla narušena a. maxillaris; s tím spojené krvácení bylo zastaveno elektrokoagulací. Následně byla provedena kaudální maxilektomie ve výše uvedeném rozsahu. Alveoloplastickým vrtáčkem v kolénkovém násadci mikromotoru (převod 1 : 5) byla provedena incize kostního podkladu. Palatinálně byl řez kostí veden za hranicí makroskopicky změněné (depigmentované) tkáně v linii primárního slizničního řezu. Labiálně byl řez veden na úrovni kořenových hrotů 208 a zasahoval do canalis infraorbitalis. Segment maxily byl následně vypáčen a odstraněn. Následně byly okraje řezů maxily opracovány kostními kleštěmi. Vzhledem k tomu, že masa prostupovala do retrobulbárního prostoru, byl do tohoto prostoru vytvořen přístup z ventrální strany a masa byla v dostupném rozsahu odstraněna (obr. 6). Kvů li tomu, že fibrotická tkáň prostupovala celý canalis infraorbitalis, byla odstraněna dorzálně celá jeho stěna. Slizniční lalok byl rozšířen a vypreparován v rozsahu nutném k překrytí defektu. Sutura byla zhotovena v jedné vrstvě jednotlivým uzlíčkovým stehem, materiálem Monolac 1,5M (obr. 7).
Odstraněná tkáň byla na řezu kompaktní, „špekovitého“ charakteru, bílorůžovošedého zabarvení. Na řezu byly patrné snopce nervových vláken. Pooperačně zůstal rozsah čelistního kloubu omezen, masa nebyla z retrobulbárního prostoru a dále k arcus zygomaticus a processus coronoideus zcela odstraněna.
Pooperačně byl pacient umístěn na JIP, pacientovi byl aplikován amoxicillin-clavulanát (Synulox) v dávce 8,75 mg/kg i. m., meloxicam (Metacam) 0,2mg/kg s. c., morfin 0,8 ml pro toto i. m. a etamsylát (Dicynone) 20 mg/kg i. v. Po třídenní hospitalizaci byl pacient předán do domácího ošetření. Majiteli byla doporučena radioterapie, ale tato následná terapie nebyla majitelem akceptována.
Dva týdny po zákroku se pacient dostavil na kontrolu. Podle klinických příznaků tumor dále roste. Na očním bulbu byl patrný postupující prolaps, což naznačuje, že proces v retrobulbárním prostoru dále expanduje. V dutině ústní bylo opět patrné tuhé zduření. Po domluvě s majitelem byl pacientovi podán piroxikam (Piroxicam) 0,3 mg/kg. Majiteli bylo doporučeno zvážit eutanazii.
Diskuze
Popsaný případ je modelovým příkladem úskalí, na která lze narazit při diagnostice a terapii orálních tumorů.
Onkologická onemocnění dutiny ústní jsou u psů relativně častá a podílí se podle statistik našeho pracoviště na celkovém počtu stomatologických pacientů asi 11 %, což odpovídá literálním zdrojům.1 Klinické příznaky jsou značně mnohotvárné a mohou se prezentovat jako plošné léze, otoky a zduření doprovázené zápachem z dutiny ústní, dysfagií, sliněním, krvácením a v chronických případech anorexií. V případě, že masa prostupuje do dutiny nosní, přistupuje i chronická rhinitida a dyspnoe. Zpravidla jsou tyto procesy bolestivé. V případě našeho pacienta byl novotvar klinicky patrný na horní čelisti pod levým okem, zjevný byl prolaps očního bulbu, výtok hlenohnisavého sekretu z oka a serosanguinózního sekretu z levé nosní dírky. Klinicky byly tedy příznaky velmi blízké projevům parodontitis apicalis 208.1,8
Diagnostika je v těchto případech založena na anamnéze, klinických příznacích, klinickém a stomatologickém vyšetření, radiografii, CT, MRI, cytologickéma histologickém vyšetření.1,3
V prezentovaném případě jsme dodrželi požadované diagnostické postupy ve výše uvedené posloupnosti, než jsme přistoupili k chirurgickému ošetření. Nejdříve je nutno vyloučit dentální příčinu. Vzhledem ke stavu zubů se otok způsobený parodontitis apicalis jevil jako možný, nicméně podrobnějším vyšetřením nebyly v postižené části dutiny ústní odhaleny parodontální kapsy ani fraktury zubů, které by mohly být příčinou infekce a otoků. Vzhledem k tomu, že tento klinický obraz může vedle zánětu odpovídat i nádorovému onemocnění, měla by být další diagnostika zaměřena na zjištění rozsahu a charakteru procesu.8, 2. Pro zjištění rozsahu bylo v našem případě zvoleno kontrastní vyšetření počítačovou tomografií (CT). Rentgenologické vyšetření má v podobných případech omezenou průkazní hodnotu a MRI byla v místě nedostupná. Charakter procesu lze specifikovat vyšetřením vzorku tkáně. Rychlejší a snáze dostupné je cytologické vyšetření, ovšem přesnější diagnózu lze stanovit až na základě histologického vyšetření. V našem případě byly odebrány histologické vzorky ze čtyř různých míst, přičemž jsme se snažili odebrat vzorky z co možná největší hloubky. Důvodem k radikálnímu odběru většího počtu vzorků byla snaha o zvýšení pravděpodobnosti záchytu nádorové tkáně. Při odběru jednotlivých vzorků nebo jejich povrchovém odběru hrozí nebezpečí, že ve vyšetřovaných řezech bude zachycena pouze tkáň jiného než nádorového charakteru (granulační tkáň, nekróza, fibrózní hyperplazie) a vyšetření bude uzavřeno falešně negativním výsledkem. Stejné principy platí i pro odběr vzorků na cytologické vyšetření. Vzhledem k výsledkům histologického vyšetření, které se jevily jako relativně příznivé, bylo rozhodnuto o chirurgickém odstranění. To i přes to, že rozsah procesu se jevil na základě CT vyšetření jako značný a kompletní excize v oblasti očního bulbu a arcus zygomaticus jako problematická. Majitel neakceptoval chirurgický zákrok spojený s enukleací bulbu a následnou radioterapii. Věděli jsme tedy, že půjde pouze o tumor reduktivní chirugický zákrok a zbytková nádorová tkáň bude pokračovat v růstu.
Pro kaudální maxilektomii lze pacienta uložit do dorzální nebo laterální polohy. V popisovaném případě byla zvolena laterální poloha z důvodu výhodnějšího přístupu k defektu. Pro lepší analgesii v průběhu stomatologických zákroků i po nich je výhodné aplikovat lokální anestezii, v uvedeném případě technikou kaudálního maxilárního bloku. Existuje ovšem několik výjimek, mezi něž patří situace, kdy by při aplikaci mělo dojít k penetraci nádorové tkáně.4 Proto lokální analgetika nebyla po užita.4
Dutina ústní byla před vlastním zákrokem vypláchnuta povidonjodidem (Betadine sol. 1 : 20), třebaže u tohoto typu zákroku běžně dochází k otevření dutiny nosní a zde přítomná mikroflóra ránu kontaminuje. Hojení ran v dutině ústní je však obecně dobré a infekce jej obvykle nenarušuje.
Při vlastním chirurgickém ošetření je nutný atraumatický chirurgický přístup, abychom snížili poškození tkání a otok a zvýšili rychlost hojení. Případné krvácení můžeme kontrolovat působením tlaku nebo ligací cév. Použití elektrokauteru musí být opatrné, jelikož hodně narušuje hojení a může vyústit v dehiscenci rány.2 Dalšímnebezpečím jsou hořlavé plyny, které mohou prostupovat kolem endotracheální kanyly a mohou se při použití elektrokauteru vznítit. Uzávěra rány musí být bez tenze, abychom zabránili dehiscenci rány následkem tahu za suturu. Toho docílíme tak, že vytvořený slizniční lalok musí být o 2–4mm větší než defekt a musí být zachovány velké cévy, které jej zásobují. Příčinou dehiscence může být i nadměrné mechanické poškození sliznice při manipulaci. Obvykle ránu uzavíráme apoziční suturou (jednotlivý uzlíčkový, jednoduchý pokračovací, křížový nebo vertikální U-steh), krátkodobě vstřebatelným monofilamentním šicím materiálem. 2,3
U našeho pacienta se i přes značný rozsah resekce podařilo vypreparovat dostatečně velký lalok sliznice pro volnou suturu a hojení tak nebylo komplikováno dehiscencí rány. Hlavní pooperační komplikací byl tzv. Hornerův syndrom, také znám jako Claude-Bernardův-Hornerův syndrom, který je charakterizován triádou symptomů – mióza, ptóza víčka, zdánlivý enoftalmus (tzv. Hornerova triáda). Dochází k němu při porušení sympatického nervového systému, a to jak na úrovni centrální (ciliospinální centrum), pregangliové (krční část sympatické inervace) i postgangliové (plexus caroticus). 6 V našem případě šlo nejspíše o místní narušení sympatické inervace během operace. Pacient bude mít pravděpodobně též problém s omezeným rozsahem pohybu temporomandibulárního kloubu, což by mohlo způsobit potíže při příjmu potravy.
Orální tumory jsou časté u psů i koček, nejčastější jsou maligní odontogenní tumory – maligní melanom, skvamózní buněčný karcinom (SCC) a fibrosarkom. Fibrosarkom je tedy třetí nejčastější orální tumor u psů, objevuje se především u velkých plemen, jako je zlatý nebo labradorský retrívr ve středním věku (kolem osmého roku). Dále bývá uváděna predispozice u samčího pohlaví. Jsou popisovány situace, kdy i v případě velkého počtu odebraných bioptátů se nádor jeví jako histologicky benigní a patolog často diagnostikuje fibrom nebo low-grade fibrosarkom; přesto se pak tumor klinicky chová jako high grade fibrosarkom.1,5 To je pravděpodobně i případ popisovaného pacienta, protože pooperační průběh neodpovídal průběhu předpokládanému na základě histologického nálezu.
Diferenciálně diagnosticky by se mohlo v našem případě jednat i o maligní melanom, který se vyskytuje v 15–20 % z celkového počtu nádorů v dutině ústní u psů kolem 12 let. Predisponováni jsou opět samci. Je však typický pro menší plemena. Bývá pigmentovaný, ale vyskytuje se i amelanotická varianta; v tom případě by připomínal námi ošetřovaný fibrosarkom.
Skvamocelulární karcinom se vyskytuje v 8–15 % případů stomatologických tumorů a spíše u psů větších plemen. Průměrný uváděný věk pacienta je 8–10 let bez pohlavní predispozice. Spíše vzácně metastazuje do mízních uzlin nebo dalších orgánů. Často invaduje do kostního podkladu. Tento nádor nebyl na základě klinických projevů pravděpodobný.
Další možností je fibrózní hyperplazie dásně s výskytem ve 40–50 % případů masy v dutině ústní. Věk při výskytu je variabilní, neuvádí se velikostní nebo pohlavní predispozice. Často se vyskytuje na rostrální mandibule, nemetastazuje.
S neurofibromem se setkáváme spíše u mladých psů. Bývá benigní, ale velice rychle roste a často stoupá po n. opticus dále do mozku.1 V odebraných vzorcích nicméně neurofibrom zjištěn nebyl.
Histopatologické vyšetření neurčilo jednoznačně definitivní diagnózu. Podle popisu vzorků přicházejí v úvahu dvě možnosti. Může se jednat o výraznou až extrémní chronickou reaktivní fibroplastickou reakci, nebo o počínající dobře diferencovaný vřetenobuněčný sarkom (low-grade fibrosarkom). Definitivní diagnóza v tomto případě by mohla být určena podle klinického průběhu procesu.
Podle klinických příznaků by se mohlo jednat spíše o high-grade fibrosarkom podle velké rychlosti růstu a agresivního klinického projevu v pooperačním období. Příčina vzniku fibrosarkomu není jasná, u lidí se hovoří o genetických změnách a predispozičním vlivu poškození měkkých tkání zjizvením nebo působením tepla. Jsou popsány případy, kdy se fibrosarkom vyvinul po působení parazita Spirocerca lupi v jícnu.7
Jako léčba je doporučováno chirurgické ošetření, tedy konkrétně v tomto případě kaudální maxilektomie. Chirurgický zásah je nejčastějším řešením orálních tumorů, ale závisí na typu a lokalizaci a bývá u psů velice dobře tolerován. Při kontaktu sekundárního slizničního laloku se zuby dolní čelisti je velká pravděpodobnost, že se vytvoří ulcerace, ale brzy se to samo zhojí. Popřípadě může ipsilaterální zub v mandibule vyčnívat po straně tlamy, jde pouze o kosmetický problém.3 Toto se však u pacienta neobjevilo. Lze využít také radiační terapii, ovšem na tuto léčbu fibrosarkom neodpovídá dobře a jde o léčbu pro pacienta náročnou a finančně velice nákladnou. Chemoterapie je indikována u tumorů, které metastazují (SCC, orální melanom), bohužel chemosenzitivita fibrosarkomu je velice nízká. Dají se využít i COX-2 inhibitory, jako je piroxikam, a to buď samotné, nebo v kombinaci s cisplatinou. V současné době jsou zmínky i o imunoterapii, avšak z orálních tumorů je dostatečně imunogenní pouze maligní melanom.1
Bylo uvažováno o medikaci kortikosteroidem prednisonem – 4 mg/kg ve dvou dávkách (2x denně 2mg/kg), nakonec byl však zvolen Piroxikam a Quamatel z důvodu jednoduchosti a dostupnosti pro majitele.
Závěr
Pacient byl předveden po několikatýdenním období konzervativní léčby kvůli deformující mase na horní čelisti, jež byla po podrobné diagnostice odstraněna metodou parciální kaudální maxilektomie jednak z důvodu velkého rozsahu tumoru samotného, jednak kvůli neochotě klienta podrobit psa chirurgickému zákroku v maximálním možném rozsahu. Histopatologické vyšetření vyznělo nejednoznačně, nicméně předložené možnosti se jevily jako spíše příznivé. Klinická charakteristika tumoru ovšem prognózu ovlivnila negativně – v pooperačním období byl zaznamenán opětovný rychlý nárůst tkáně spolu s postupným poškozováním temporomandibulárního kloubu a očního bulbu. Indikována je eutanazie, eventuální léčba již může být pouze paliativního charakteru. Popsaný případ tak názorně dokumentuje riziko podcenění podezřelých útvarů a reakcí měkkých tkání v oblasti dutiny ústní, poněvadž onkologické onemocnění hlavy v pokročilém stadiu má jednak horší prognózu, jednak značně snižuje ochotu klientů k radikálním zákrokům.
Literatura:
- Lascelles, B. D. X. Oral tumours. In: Dobson, J. M., Lascelles, B. D. X. BSAVA Manual of Canine and Feline Oncology. Gloucester; BSAVA, 2011:191-201.
- Lantz, G. C. Maxillectomy Techniques. In: Verstraete, F. J. M., Lommer, M. J. Oral and maxillofacial surgery in dogs and cats. Edinburgh; Saunders, 2012:451-466.
- Hedlund, C. S., Fossum, T. W. Surgery of the Oral Cavity and Oropharynx. In: Fossum, T. W., Hedlund, C. S., Johnson, A. L., et al. Small Animal Surgery. St. Louis; Mosby, 2007:339-371.
- Snyder, C. Regional anaesthetic techniques for dentistry and oral surgery patients. In: Proceedings of the BSAVA Congress 2014. Gloucester; BSAVA,2014:388-390.
- Wadhwan, V., Chaudhary, M. S., Gawande, M. Fibrosarcoma of the oral cavity. Indian J Dent Res 2010;21:295-298.
- Vokurka, M., Hugo, J. Velký lékařský slovník. Praha; Maxdorf, 2009:8. vydání.
- Da Fonseca, E. J., Do Amarante, E. E., de S. Abboud, L. C., Hees, S. J., Franco, R. J., de A. Silva, B. J. Fatal esophageal fibrosarcoma associated to parasitism by spirurid nematode Spirocerca lupi in a dog: a case report. J Parasit Dis 2012;36:273-276.
- Fichtel T ., Crha M., Vlašín M., Raušer P., Prantl H., Pavlica Z. Ätiologie der apikalen Parodontitis am vierten maxillaren Prämolaren beim Hund.Kleintierpraxis. R. vyd. 2004, Str. 261-3 28
Adresa autora:
MVDr. Tomáš Fichtel, Ph.D.,
Klinika chorob psů a koček, FVL VFU
Palackého tř. 1/3
612 42 Brno
e-mail: fichtelt@vfu.cz